Бронхит у детей считается одной из самых распространенных патологий дыхательных путей1, 2. Это воспалительное заболевание, причиной которого могут стать инфекции, аллергены, агрессивные летучие вещества и т. д.2.
Изменения в слизистой бронхов приводят к раздражению нервных окончаний и появлению ведущего симптома бронхита — кашля1, 3. Как понять, что у ребенка бронхит, в каком случае необходимо обратиться к врачу за диагностикой и лечением, какие препараты применять? Подробно разбираем в статье.

Бронхит чаще развивается при наличии неблагоприятных факторов, к которым относятся патология верхних дыхательных путей, нарушение иммунного статуса/реагирования, негативные условия внешней среды3.
Педиатры предупреждают, что благоприятные условия для развития воспаления и размножения патогенных микроорганизмов создаются, если нарушено носовое дыхание и есть очаги хронической инфекции. В свою очередь затруднение носового дыхания у ребенка могут вызывать аденоиды, искривление носовой перегородки, узкие носовые ходы и пр.
Врачи утверждают, что каждый второй ребенок в возрасте до 1 года переносит острый средний отит. При сочетании отита и острого бронхита, последний почти в трети случаев имеет осложненной течение: сопровождается затруднением дыхания (бронхообструкцией) и отчетливыми симптомами интоксикации: вялостью, высокой температурой, отказом малышей от груди4.
Незрелая иммунная система характерна для детей младшего возраста, а
также ее дисбаланс может возникнуть у часто болеющих
Анемия — это снижение запасов железа в сыворотке крови, костном мозге и тканевых депо, в результате чего нарушается образование белка гемоглобина и эритроцитов 5. Анемия усугубляет течение бронхита из-за кислородного голодания тканей дыхательной системы. У большинства детей с анемией бронхит сопровождается общими явлениями: слабостью, вялостью, высокой температурой, ухудшением сна и аппетита, а кашель принимает волнообразное течение, с периодами обострения 4. Анемия у детей развивается из-за несбалансированного питания, дефицита железа при рождении и повышенной потребности в железе во время роста. Педиатры объясняют, что в группу риска по развитию анемии входят дети до 4 лет. В терапию включают препараты железа5.
По мнению педиатров, к бронхиту может приводить воздействие низких температур, пыли, газа, летучих аллергенов и т. д. Особое место для формирования бронхита у ребенка и его перехода в затяжное, хроническое течение имеет пассивное курение. В 80-90 % случаев длительное вдыхание табачного дыма ведет к развитию хронических болезней легких.
Чтобы распознать бронхит у ребенка, нужно знать, как он протекает. Клиническая картина заболевания складывается из симптомов интоксикации и поражения слизистой респираторных путей3.

Интоксикация проявляется у детей плохим самочувствием, вялостью, слабостью или чрезмерной возбудимостью, отказом от еды, плаксивостью, нарушением сна. Ребенок может капризничать, жаловаться на озноб, головную боль, ломоту в теле. Температура тела зачастую повышается3.
К признакам поражения респираторных путей, местным симптомам относится боль в горле, насморк, кашель, отхаркивание мокроты, иногда — хрипы при дыхании3.
В начале заболевания кашель ощущается как сухой. Он неотвязный, раздражающего характера, может быть лающим при поражении гортани. После приступа кашля нередко выделяется скудная слизистая мокрота. В случае сильного кашля дети нередко жалуются на боли в нижних отделах грудной клетки (из-за спазма диафрагмы), в животе (вследствие напряжения мышц брюшной стенки), под лопатками и в груди.
По наблюдению педиатров, примерно за неделю кашель смягчается, его интенсивность уменьшается, а отделение мокроты увеличивается. Кашель — наиболее длительный симптом болезни, покашливание у ребенка может сохраняться вплоть до полного выздоровления3.


Мокрота в начале болезни скудная, ее можно не заметить. В дальнейшем ее количество увеличивается. На 2-й неделе заболевания мокрота может стать с зеленоватым оттенком из-за примеси фибрина, который образуется по причине воспаления и не говорит о присоединении бактериальной инфекции. Если же возникает бактериальное поражение бронхов, мокрота становится слизисто-гнойной или гнойной. Возможно появление кровяных прожилок в мокроте из-за слишком интенсивного кашля3.
То, как проявляется бронхит у детей, зачастую зависит от возбудителя, длительности воспаления и исходного состояния организма.

Причиной заболевания у детей чаще всего являются респираторные вирусы (в 20 %) или вирусные ассоциации с другими микроорганизмами (в 80-85 %)2. Среди бактериальных патогенов важное значение у детей имеют пневмококк, гемофильная и коклюшная палочка, хламидийная и микоплазменная инфекция2, 3. Бронхит бывает острым (простым и обструктивным), рецидивирующим и хроническим. Также выделяют острый бронхиолит.
Зачастую возникает в первые дни вирусной инфекции, вслед за проявлениями со стороны носоглотки: насморком и заложенностью носа, воспалением околоносовых пазух, глотки и др.
Интоксикация обычно выражена незначительно, температура может оставаться нормальной или повышаться до субфебрильных цифр. Кашель на протяжении болезни изменяется от непродуктивного к продуктивному и примерно в течение 2-3 недель полностью стихает2, 3.


Его отличительная особенность — затрудненное дыхание с удлиненным продолжительным выдохом. В тяжелых случаях присоединяется одышка, ощущение неполного выдоха, слышимые на расстоянии хрипы, шумное свистящее дыхание.
Кашель при обструктивном бронхите преимущественно сухой или малопродуктивный, приступообразный. Мокрота может отсутствовать или быть слизистой, скудной, а при аллергической природе болезни — вязкой, стекловидной. Ребенок беспокоен, ищет позу для облегчения дыхания1-4.
Заболевание протекает с преимущественным поражением мелких бронхов. Характерно выраженное нарушение воздухопроводимости бронхов. У ребенка возникает одышка, дыхательная недостаточность. В дыхании участвует вспомогательная мускулатура, оно шумное, заметно втяжение уступчивых мест грудной клетки, раздувание крыльев носа, синюшность кожных покровов. Частота дыхательных движений резко увеличена (более 60 в минуту)1-4.
Дети с обструктивным бронхитом и бронхиолитом нередко нуждаются в стационарном лечении. Эти виды бронхитов могут иметь тяжелое течение и характерны для детей более младшего возраста2.


Повторные и длительные эпизоды острого бронхита, возникающие по 2-3 раза за год и более на фоне вирусных инфекций, относятся к рецидивирующему виду. Чаще он встречается у детей первых 4-5 лет и во многом обусловлен особенностями самого пациента.
К предрасполагающим факторам относятся повышенная реактивность бронхов у детей этой возрастной группы, врожденная легочная дисплазия, а также неблагоприятные факторы среды, в которой живет ребенок. Поэтому важно пройти диагностику и найти причину, лежащую в основе рецидивирования. Это позволит подобрать действенное лечение1, 2.
О хроническом бронхите говорят, когда заболевание обостряется не менее 2-3 раз в год на протяжении 2 лет подряд и более. Основные симптомы — это кашель со слизисто-гнойной или гнойной мокротой, влажные хрипы.
Хронический бронхит у ребенка — это диагноз исключения, он ставится, только если во время диагностики исключены другие хронические болезни легких с синдромом бронхита (муковисцидоз, врожденные иммунодефициты, пороки развития легких и т. д.)1, 2, 5.


У детей раннего возраста есть особенности физиологии дыхательных путей, затрудняющие процесс их очищения и выведения слизи при воспалительных заболеваниях. Это сниженный защитный барьер слизистых за счет недостаточной выработки иммуноглобулинов, склонность слизистой к отеку и повышенному образованию вязкой слизи, несовершенство кашлевого рефлекса2.
Какой бы ни была причина, у детей до 4 лет бронхит нередко бывает обструктивным, а дети первого года жизни склонны к развитию бронхиолита. Педиатры объясняют это рыхлостью слизистой, преобладанием слизистого слоя в стенке бронхов, относительно большой протяженностью бронхиол. При скоплении вязкой слизи в мелких бронхах увеличивается работа мускулатуры грудной клетки, что увеличивает объем вдоха. Объем выдоха же практически не изменяется, воздух остается в легких, эффективность дыхания уменьшается1, 2.
Диагноз острого бронхита врач обычно ставит на основании клинических симптомов и истории развития заболевания. При необходимости врач может использовать дополнительные обследования: общий анализ крови, исследование мокроты, рентген и пр.4.
Хронический бронхит у ребенка — всегда диагноз исключения. Чтобы поставить такой диагноз и назначить правильное лечение, врачу нужно исключить другие заболевания с похожими 12 проявлениями, а значит, нужно провести дополнительную диагностику. Точный перечень анализов и инструментальных исследований зависит от предполагаемого заболевания, симптомом которого может быть хронический бронхит6.
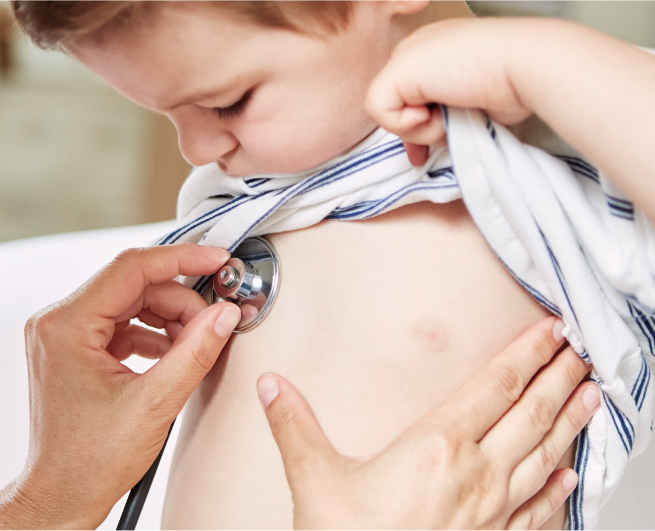

Часто волнующий родителей вопрос — как вылечить бронхит у ребенка? К принципам лечения острого бронхита относятся обильное питье, стимуляция кашлевого рефлекса при его снижении, дыхательная гимнастика в период выздоровления. Противовирусные и антибактериальные препараты назначаются только по строгим показаниям4. Для своевременного купирования бронхообструктивного синдрома у детей для лечения показаны бронхолитики2.
Важным компонентом лечения является разжижение мокроты и улучшение ее отхождения. Для этого применяются муколитики7, например Лазолван® . Препарат разжижает мокроту и стимулирует ее откашливание. Лазолван удобен в применении, выпускается в разных формах: таблетки, растворы для приема внутрь (детский и взрослый), пастилки, раствор для приема внутрь и ингаляций . Эффекты препарата Лазолвана® в лечении острых и хронических болезней органов дыхания доказаны в исследованиях, а опыт применения — более 40 лет8, 9, 10.
При остром обструктивном бронхите у ребенка возможно развитие дыхательной недостаточности. Помимо шумного дыхания и хрипов, родители могут заметить, что ребенок часто дышит, дыхание ему дается с трудом, а при вдохе втягиваются межреберные промежутки и яремная ямка — место спереди между шеей и грудной клеткой. При признаках респираторной недостаточности необходимо срочно обратиться к врачу за лечением6.
Затяжной бактериальный бронхит, который длится более 4 недель, может привести к формированию бронхоэктазов — необратимых расширений в бронхах. В местах расширений создаются благоприятные условия для застоя слизи, размножения бактерий, инфекции и хронического воспалительного процесса11. Вот почему заболевание не нужно пускать на самотек и пройти лечение у врача.
При остром
бронхите прогноз благоприятный, он
редко осложняется пневмонией6.
Чтобы снизить риск заболевания, врачи
советуют вакцинироваться от вируса гриппа,
пневмококковой и гемофильной инфекции. Ребенка следует оградить
от нахождения в местах с загрязненным воздухом, исключить контакт
с табачным дымом6. Эффективными методами профилактики
вирусных инфекций являются мытье рук, ношение маски-повязки, а также
уменьшение контактов с окружающими, имеющими симптомы простудных или
вирусных респираторных заболеваний.

В период сезонного пика вирусных инфекций важно соблюдать общегигиенические правила — промывать полость носа, полоскать горло растворами антисептических препаратов и проветривать помещение12.